| | |
| Um pouco mais de dor na ferida operatória | |
| Incisão maior que a laparoscópica | |
| Ambas podem ser preciso deixas de drenos | |
| Menor custo | |
| Uma incisão | |
| Maior índice de hérnia na incisão |
sexta-feira, 23 de setembro de 2011
Diferença entre as cirurgias convencional e laparoscópica
Preparo Pré-operatório
Preparo Pré-operatório
Os cuidados a serem tomados antes e após cada cirurgia vão depender de cada caso, mas no geral consistem em avaliações clínico-laboratoriais com exames de sangue, radiografia de tórax, ultra-sonografia do abdômen, avaliação cardiológica, endoscopia digestiva com pesquisa de H. Pylori e avaliação da função respiratória. Caso o paciente tenha alguma doença que necessite tratamento e controle prévio, a cirurgia será adiada até que se obtenha a melhor condição clínica.
- Avaliação clínica pelo cirurgião
- Solicitação de exames:
- Laboratoriais, ECG, RX de tórax, ultra-sonografia do abdômen, endoscopia digestiva alta, prova de função pulmonar;
- Pareceres de risco cirúrgico cardiológico e pulmonar;
- Parecer do Endocrinologista
- Avaliação nutricional
- Avaliação psiquiátrica e /ou psicológica
- Fisioterapia respiratória e motora
- Participação nas reuniões Multidisciplinares
tipos de cirurgias disabsortivas
2. Procedimentos disabsortivos, que causam uma absorção incompleta do alimento
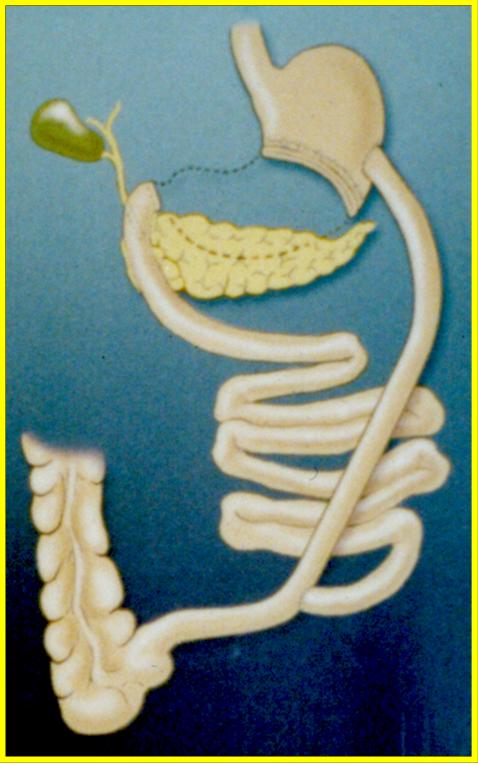
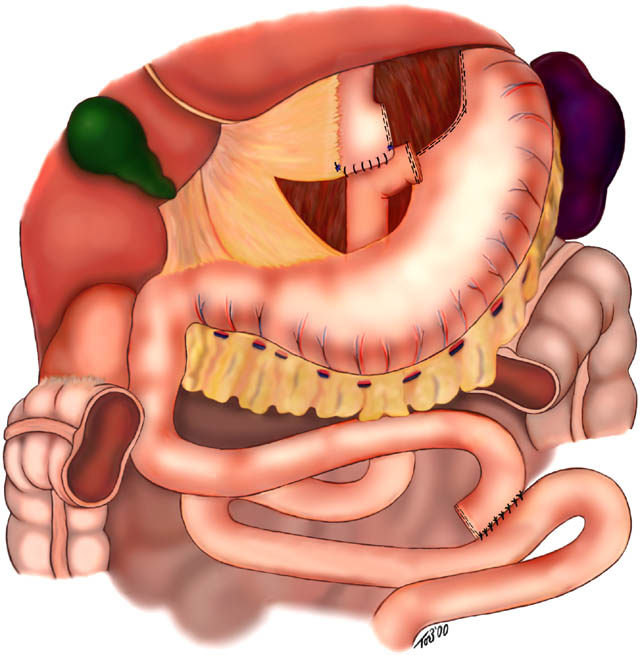
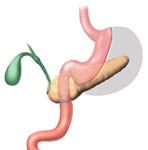
A gastroplastia com derivação em Y de Roux é o procedimento padrão ouro atual para cirurgia bariátrica pela SBCBM ( Sociedade Brasileira de Cirurgia Bariátrica e Metabólica ). É um dos procedimentos para perda de peso mais realizado no Brasil. Nesse procedimento, o grampeamento cria uma pequena (15 a 20 cc) bolsa do estômago. O restante do estômago não é removido, mas totalmente grampeado e separado da bolsa do estômago. A saída dessa bolsa formada passa direto para a parte inferior do jejuno, desviando assim a absorção de alimentos. Esse desvio é feito dividindo o intestino delgado pouco depois do duodeno, a fim de levá-lo até o estômago e construir uma ligação ( anastomose – ligação ) com a bolsa do estômago formada. A outra extremidade é ligada à lateral da alça em Y de Roux do intestino, criando a forma de "Y" que dá seu nome à técnica. O comprimento de um dos segmentos do intestino pode ser aumentado, para produzir níveis mais baixos ou mais altos de malabsorção.
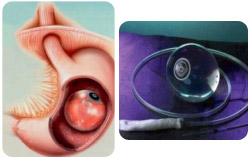 O balão intragástrico consiste na colocação de prótese, por via endoscópica, no interior do estômago diminuindo a capacidade de ingestão do paciente. É uma técnica transitória, após 4 a 6 meses o balão necessita ser removido (também por endoscopia). Pode ser utilizado em pacientes que não tem Indice de Massa Corporal (IMC) para serem submetidos à cirurgia e que necessitem perder peso. Entretanto, sua indicação mais importante está nos doentes com indicação de cirurgia que apresentam situação clínica desfavorável, coloca-se o balão e com o emagrecimento obtido o doente é operado posteriormente com menores riscos.
O balão intragástrico consiste na colocação de prótese, por via endoscópica, no interior do estômago diminuindo a capacidade de ingestão do paciente. É uma técnica transitória, após 4 a 6 meses o balão necessita ser removido (também por endoscopia). Pode ser utilizado em pacientes que não tem Indice de Massa Corporal (IMC) para serem submetidos à cirurgia e que necessitem perder peso. Entretanto, sua indicação mais importante está nos doentes com indicação de cirurgia que apresentam situação clínica desfavorável, coloca-se o balão e com o emagrecimento obtido o doente é operado posteriormente com menores riscos.
<><>
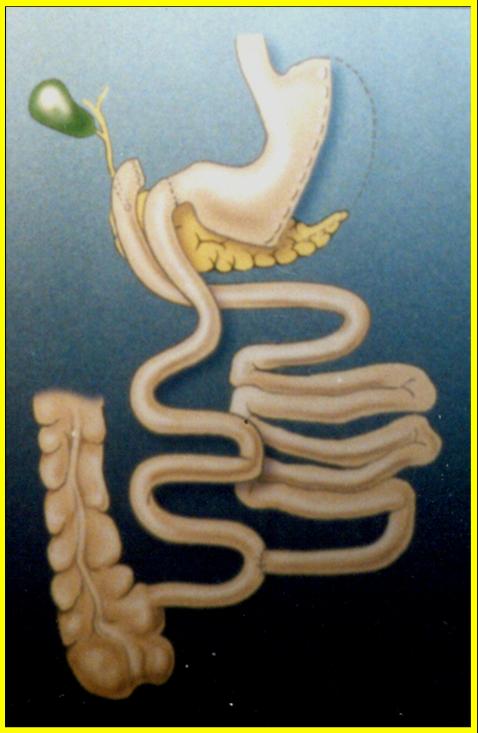
Embora essas operações também reduzam o tamanho do estômago, a bolsa do estômago criada é muito maior que a dos outros procedimentos. O objetivo é restringir a quantidade de alimento consumido e alterar o processo digestivo (diminuir a absorção) normal, mas para um grau muito maior. A anatomia do intestino delgado é alterada, para desviar os sucos biliares e pancreáticos, para que encontrem o alimento ingerido mais próximos ao meio ou final do intestino delgado. Com isso a absorção de nutrientes e calorias também é reduzida, mas para um grau muito maior do que com os procedimentos ditos como mistos.
Desvio Biliopancreático (Scopinaro)
Desvio Bilio Pancreático ( Cirurgia de Scopinaro )
Esta cirurgia remove aproximadamente 3/4 do estômago para causar a restrição da ingestão de alimento e redução da saída de ácido. Deixar estômago superior suficiente é importante para manter uma nutrição apropriada. O intestino delgado é então dividido, tendo uma extremidade ligada à bolsa do estômago, para criar o que é chamado de "tubo alimentar". Todo o alimento passa por esse segmento, no entanto, não muito é absorvido. Os sucos biliares e pancreáticos passam pela "alça biliopancreática", que é ligada à parte lateral do intestino próximo à extremidade. Isso fornece os sucos digestivos na seção do intestino, que agora é chamada de "alça comum". O cirurgião pode variar o comprimento da alça comum, para regular a quantidade de absorção de proteína, gordura e vitaminas solúveis em gordura.
Desvio Biliopancreático com Derivação Duodenal
"Duodenal Switch"
Desvio Biliopancreático com "Derivação Duodenal"
Esse procedimento é uma variação do BPD, em que a remoção do estômago é restrita à margem externa, deixando uma alça de estômago com o piloro e o início do duodeno em sua extremidade. O duodeno, a primeira parte do intestino delgado, é dividida para que a drenagem pancreática e biliar seja desviada. A extremidade próxima ao "tubo alimentar" é então ligada ao início do duodeno, enquanto a "alça comum" é criada da mesma maneira, conforme descrito acima.
Vantagens
- Essas operações geralmente permitem que o paciente consiga fazer refeições maiores que as do procedimento restritivo puro ou gastroplastia padrão com derivação em "Y de Roux";
- Esses procedimentos podem causar uma perda maior de peso excessivo, pois fornecem os mais altos níveis de malabsorção;
- A perda de peso excessivo pode ocorrer de 74% em um ano até 91% em cinco anos;
- A manutenção a longo prazo da perda do peso corporal excessivo pode ser bem-sucedida, se o paciente adaptar-se e aderir a uma dieta honesta, com suprimentos, exercícios e regime comportamental.
Riscos
- Para todos os procedimentos de malabsorção há um período de adaptação intestinal, quando os movimentos do intestino podem ser muito líquidos e freqüentes. Essa condição pode diminuir no decorrer do tempo, mas pode ser uma ocorrência permanente e vitalícia;
- Inchaço abdominal e evacuação fétida ou gases podem ocorrer;
- Monitoramento rigoroso e vitalício quanto à má nutrição de proteína, anemia e doença óssea é recomendado. Da mesma maneira, é necessário um complemento vitamínico vitalício. Em geral, observou-se que se as instruções de alimentação e complemento vitamínico não forem rigorosamente seguidas, no mínimo, 25% dos pacientes desenvolverão problemas que precisarão de tratamento;
- As mudanças na estrutura intestinal podem resultar no aumento do risco de formação de cálculo biliar e necessidade de remoção da vesícula biliar;
- O redirecionamento dos sucos biliares e pancreáticos, bem como de outros sucos digestivos, para fora do estômago pode causar irritação intestinal e úlceras;
- Como o duodeno é desviado, a má absorção de ferro e cálcio pode resultar na redução do total de ferro do organismo e uma predisposição para anemia por deficiência de ferro. Essa é a principal preocupação para os pacientes que apresentam perda de sangue crônica, durante fluxo menstrual excessivo ou hemorragia de hemorróidas. Mulheres já em risco de osteoporose, que pode ocorrer após a menopausa, devem estar conscientes do potencial para perda intensificada de cálcio no osso;
- O desvio do duodeno causou uma doença ósseo-metabólica em alguns pacientes, resultando em dor nos ossos, perda de altura, corcunda e fraturas nos ossos das costelas e quadris. Todas as deficiências mencionadas acima, no entanto, podem ser tratadas através de dieta apropriada e complementos vitamínicos;
- Pode ocorrer anemia crônica, devido à deficiência de Vitamina B12. O problema geralmente pode ser tratado com pílulas ou injeções de B12;
3. Procedimentos mistos.
Gastroplastia com Derivação em Y de Roux (Cirugia de Fobi Capella)
Clique na figura abaixo para visualizar
uma animação desta cirurgia
Vantagens
- A média para perda de peso excessivo, após o procedimento de Gastroplastia e derivação em “ Y de Roux”, geralmente é maior em um paciente complacente que após o procedimento restritivo puro;
- Um ano após a cirurgia, a perda de peso pode chegar a 77-100% do peso corporal excessivo;
- Estudos demonstram que, após 10 a 14 anos, 50-60% da perda de peso corporal excessivo foi mantida por alguns pacientes;
- Demonstrou-se que 70-90% de determinadas condições de saúde associadas (dor nas costas, apnéia do sono, pressão sanguínea alta, diabetes e depressão) foram melhoradas ou solucionadas;
- Teoricamente pode ser revertida.
Riscos
- Como o alimento é desviado do duodeno, todas as considerações de risco discutidas na técnica anterior com derivação sobre a malabsorção de alguns minerais e vitaminas também se aplicam a essa técnica, apenas para um grau menor;
- Uma condição conhecida como, "síndrome do esvaziamento rápido", pode ocorrer como resultado do rápido esvaziamento do conteúdo do estômago para o intestino delgado. Às vezes, isso é desencadeado quando muito açúcar ou grande quantidade de alimento é ingerido. Embora não seja considerado como um sério risco para sua saúde, os resultados podem ser muito desagradáveis e incluir náusea, fraqueza, transpiração, fragilidade e ocasionalmente diarréia, após as refeições. Alguns pacientes não conseguem comer qualquer forma de doces, após a cirurgia;
- A parte desviada do estômago, duodeno e segmentos do intestino delgado não pode ser facilmente visualizada, usando um raio-x ou endoscopia, caso ocorram problemas como úlceras, hemorragias ou malignidade.
4. Técnicas alternativas
Balão Intragástrico

tipos de cirurgia continuação
astrectomia vertical (Gastric Sleeve)
 A gastrectomia vertical (ou gastroplastia vertical, ou gastrectomia em manga, ou "Gastric Sleeve") foi inicialmente descrita como parte da operação de derivação biliopancreática. O conceito de gastrectomia vertical evoluiu das cirurgias de gastroplastia vertical com banda (Cirurgia de Mason) e da operação de Magenstrasse e Mill, que realizam tunelização parcial da pequena curvatura gástrica com a finalidade de restringir a capacidade de ingestão alimentar.
A gastrectomia vertical (ou gastroplastia vertical, ou gastrectomia em manga, ou "Gastric Sleeve") foi inicialmente descrita como parte da operação de derivação biliopancreática. O conceito de gastrectomia vertical evoluiu das cirurgias de gastroplastia vertical com banda (Cirurgia de Mason) e da operação de Magenstrasse e Mill, que realizam tunelização parcial da pequena curvatura gástrica com a finalidade de restringir a capacidade de ingestão alimentar.
Mais recentemente, a gastrectomia vertical foi indicada como cirurgia de intervalo da derivação biliopancreática em pacientes super-obesos ou de alto risco. Os resultados imediatos observados com esta indicação levaram a que se propusesse seu uso isolado para o tratamento da obesidade como procedimento restritivo único.
Tem-se, desta forma, a gastrectomia vertical com diferentes indicações neste momento:

Mais recentemente, a gastrectomia vertical foi indicada como cirurgia de intervalo da derivação biliopancreática em pacientes super-obesos ou de alto risco. Os resultados imediatos observados com esta indicação levaram a que se propusesse seu uso isolado para o tratamento da obesidade como procedimento restritivo único.
Tem-se, desta forma, a gastrectomia vertical com diferentes indicações neste momento:
- parte integrante da derivação biliopancreática;
- cirurgia de intervalo em pacientes super-obesos (IMC > 50) ;
- pacientes obesos mórbidos idosos ou de alto risco;
- condições intra operatórias adversas: má exposição, excessiva gordura visceral, fígado grande, aderências intensas ou instabilidade clínica;
- cirurgia revisional após insucesso de banda gástrica ajustável;
- outras indicações: pacientes com doença intestinal inflamatória, doença celíaca, anemia intensa ou cirrose hepática.
Vantagens
- A gastrectomia vertical, sendo procedimento restritivo, não se acompanha de efeitos colaterais significativos quanto a deficiências nutricionais ou de vitaminas;
- Seu insucesso como procedimento isolado permite que seja feita complementação tanto para gastroplastia jejunal em Y de Roux como para a derivação bliopancreática.
Riscos
- Vários aspectos merecem discussão mais aprofundada para a aceitação da gastrectomia vertical como procedimento de uso rotineiro no tratamento cirúrgico da obesidade;
- os estudos publicados ainda referem-se a resultados de curto e médio prazo;
- observa-se tendência a reganho de peso no seguimento mais tardio;
- aspectos técnicos referentes à distância do piloro em que se inicia a gastrectomia, necessidade de calibragem e seu diâmetro, tipo de grampeador, reforço da linha de sutura, ainda precisam melhor esclarecimento visando a segurança e resultado do procedimento.
tipos de cirurgia,vantagens e desvantagem
As cirurgias bariátricas podem ser divididas em três tipos de procedimentos:
1. Procedimentos restritivos que diminuem a ingestão de alimentos
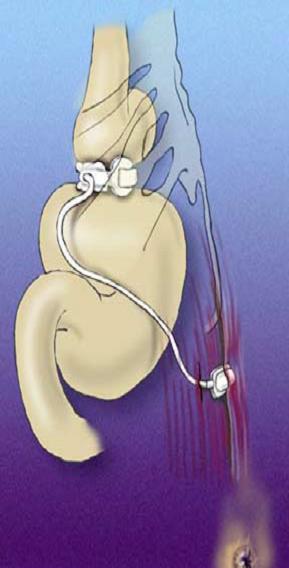
Banda Gástrica Laparoscópica Ajustável
Este é um procedimento cirúrgico restritivo puro, no qual uma banda é colocada em volta da parte superior do estômago. Essa banda divide o estômago em duas partes, uma pequena e outra maior.
A maioria dos pacientes se sente cheio mais rapidamente,
pois a banda restringe a entrada do alimento.
A digestão de alimento ocorre através do processo digestivo normal.
Vantagens
- restringe a quantidade de alimento que pode ser consumida em uma refeição;
- o alimento consumido passa pelo restante do trato digestivo da forma usual, permitindo ser totalmente absorvido pelo organismo;
- a perda do excesso de peso varia de 28 a 87%;
- a banda pode ser ajustada para aumentar ou reduzir a restrição;
- a cirurgia pode ser revertida ;
Riscos
- a perfuração gástrica ou desgaste na parede do estômago pode exigir uma operação adicional para a retirada da banda;
- o vazamento ou torção do portal de acesso pode exigir uma operação adicional;
- pode não fornecer a sensação de satisfação necessária de ter comido o suficiente;
- náusea e vômito;
- obstrução da saída;
- dilatação da bolsa;
- migração/deslizamento da banda;
- perda de peso insuficiente.
- http://drisaacwalker.site.med.br/index.asp?PageName=Tipos-20de-20Cirurgia-20Bari-E1trica
Isso foi parte de uma pesquisa,dieta só sobre consulta de um nutricionista.
Período 3 - Alimentos de fácil mastigação
Refeições de consistência normal já podem ser introduzidas na dieta. As porções devem, contudo, ser mantidas
pequenas, e os líquidos tomados apenas nos intervalos das refeições.
É extremamente importante mastigar os alimentos até que estes se encontrem completamente triturados, quando então
podem ser engolidos. As refeições devem ser feitas em 3 a 5 horários diferentes, mantendo-se variantes de baixo teor
calórico e alto teor protéico. Devido a sua consistência muito dura deve-se evitar alimentos grelhados e assados, dandose
preferência aos cozidos.
Recomenda-se cortar as carnes em pequenos pedaços, e deve-se reservar um tempo longo para que as refeições sejam
feitas sem pressa, permitindo uma boa mastigação e uma ingesta de pequenos bolos a cada deglutição. Verduras e
legumes cozidos são melhor tolerados que os crus.
Período 4 - Comer com calma e mastigar bem os alimentos
Nesta fase cada um pode fazer seu próprio cardápio, dentro dos princípios básicos de ingerir alimentos de baixo teor
calórico. A mastigação lenta, e a tomada de pequenos bolos a cada vez, devem se transformar em uma rotina para evitar
vômitos e regurgitação (golfadas). Deve-se evitar fazer outras coisas como ler ou ver televisão enquanto se come. As
refeições devem conter adequadas quantidades de proteínas, carboidratos e vitaminas, e devem ser divididas ao longo do
dia.
Evite deitar após as refeições, bem como ingerir líquidos enquanto se come. Os pacientes ocasionalmente podem vomitar
ou sentir algum desconforto após as refeições. Isto pode ser causado por maus hábitos alimentares, ou por uma insuflação
excessiva da banda. À medida que começa a comer lentamente e a mastigar adequadamente os alimentos, o paciente vai
aprendendo a conhecer os limites de seu novo estômago.
Temos observado que alguns pacientes tentam "driblar o efeito da cirurgia" ingerindo alimentos pastosos e líquidos em
grande quantidade. É bom lembrar que a saciedade será maior com alimentos sólidos e, como o que pretendemos é
diminuir a ingesta para perder peso, as refeições devem basear-se em alimentos "mastigáveis".
Cabe ainda salientar que o açúcar é o grande inimigo da perda de peso. Para promovermos grandes resultados é
importantíssimo que sejam utilizados alimentos sem açúcar, principalmente durante o primeiro ano. Certos alimentos não
são facilmente tolerados no pós-operatório e devem ser ingeridos com mais cuidado ou então triturados para que possam
Dr. Fabio Thuler
http://www.fabiothuler.com.br Fornecido por Joomla! Produzido em: 13 July, 2011, 21:54
ser mais facilmente digeridos. São alimentos que podem ficar impactados na passagem entre o pequeno reservatório
gástrico e o restante do estômago, possibilitando a obstrução e a ocorrência de vômitos. Os alimentos que devem ser
utilizados com mais cuidado são vegetais fibrosos como abacaxi, laranja, tangerina, brócolis, etc; sementes do tipo da
castanha, amendoim, avelãs, etc. Muitos pacientes referem grande dificuldade para ingerir carne vermelha, peito de
frango, pão e outros alimentos que tendem a formar massas mais compactas, exceto quando mastigadas muito
cuidadosamente e em pequenos pedaços. O álcool é uma grande fonte energética devendo sempre ser evitado. Após a
fase de adaptação, o paciente vai aprendendo a interpretar os sinais de seu estômago e a conhecer aqueles alimentos
mais toleráveis.
Dr. Fabio Thuler
http://www.fabiothuler.com.br Fornecido por Joomla! Produzido em: 13 July, 2011, 21:54
Procure uma nutricionista,sempre ...
Orientação nutricional pós gastroplastia
Pós Operatório Orientação Nutricional
Durante o primeiro mês o paciente deve passar por dieta líquida, seguida de dieta pastosa, conforme orientação da
Nutricionista. O uso de alimentos sólidos precocemente pode forçar os pontos que são dados no estômago, fazendo com
que estes se rompam, permitindo o deslocamento do anel, aumentando o tamanho do reservatório gástrico, ou até a
vazamentos do estômago, predispondo a complicações graves ou dificultando a perda de peso.
A seguir descrevemos a nossa rotina alimentar:
Pós-operatório imediato
Entre 12 e 24 horas após a operação já são introduzidos líquidos em pequena quantidade. Podem ser oferecidos água de
coco, chás, suco de lima e água em quantidades que variam de 50 a 100 ml. O paciente deverá ingerir em pequenos
goles e progredir até sentir-se apto a tomar maiores quantidades. No dia seguinte a quantidade é aumentada à medida
em que a suplementação hídrica que é fornecida por via endovenosa é suspensa.
Usualmente o paciente recebe alta hospitalar entre o segundo e o terceiro dia após a cirurgia, a depender de sua
recuperação e das condições clínicas subjacentes.
Período 1 - Dieta líquida
Nesta fase o paciente deve ingerir exclusivamente líquidos, aproximadamente 150 a 300 ml por refeição. O tipo de líquido
deve conter uma quantidade razoável de nutrientes, devendo para isso ser bastante variada. Pode-se tomar chás,
leite desnatado, iogurte light, sucos de frutas ou vegetais (cenoura, tomate, beterraba), sopas (de verduras, frango ou
carne), mingaus, gelatinas, etc.
É importante que a dieta seja fragmentada por todo o dia, de forma que não sinta fome entre as refeições, nem
sobrecarregue o estômago em uma única tomada. Como o apetite nesta fase costuma ficar bastante diminuído e as
alternativas fornecidas pela nutricionista são bastante variadas, este período é muito mais agradável e confortável do
que se imagina. Não se pode neste período, sob nenhuma hipótese, ingerir alimentos sólidos nem tomar grandes volumes
de líquidos de uma só vez, sob pena de complicações graves.
Período 2 - Dieta Pastosa - Purê
Esta fase se inicia no 15o dia pós-operatório para a banda, e no 20º para a cirurgia de Capella. As refeições com
consistência semelhante à de purê devem ser tomadas em pequena quantidade. Purês de batata, aipim, abóbora, e
outros vegetais podem ser usados, bem como frutas amassada, carne moída, sopas com pequenos pedaços de legumes
e arroz.
Dr. Fabio Thuler
http://www.fabiothuler.com.br Fornecido por Joomla! Produzido em: 13 July, 2011, 21:54
Sucos e chás devem complementar a alimentação diária, com os líquidos sendo administrados nos intervalos entre as
refeições. Os alimentos prontos comercializados para bebês (potinhos) também podem ser consumidos, por
apresentarem a consistência ideal e possuírem nutrientes ricos em vitaminas e proteínas. A quantidade total de líquidos
administrados a cada dia deve ser de pelo menos 2000 ml, divididos em várias tomadas - 200 a 300 ml de cada vez.50
O alimento pastoso também deve ser fracionado em porções de a 70 g.
Um mês de sleeviada e graças a Deus deu tudo certo,bem a dieta liquida eu me adaptei bem,mas nós últimos dias da liquida nem queria ver gelatina,suco ,água de coco,por que fica muito repetitivo,nos outros 15 dias dieta pastosa,bem que bom ia começar a comer,só que meu estômago aceitava a comida mas quando era carne eu acabava entalada e sem ar ,mas hoje já consigo comer carne sem ficar entalada o segredo e comer bem devagar e mastigar bem.AH não posso esquecer de dizer que com 1 mês eu eliminei 11,1kg,a nut. disse que esse mês que entrou eu devo eliminar um 5kgs mas as vezes acho que não vai dar porque emagreço mas logo estabiliza e só volta a emagrecer no outro mês ,já a endócrino disse que a sleeve é assim mesmo devagar e sempre bem é isso.beijos e até mas
Assinar:
Comentários (Atom)